胚移植反復不成功(着床不全) | 不妊治療・体外受精専門の池袋えざきレディースクリニック
胚移植反復不成功(着床不全)
着床不全とは
反復着床不全、着床障害とは胚移植を数回繰り返しても妊娠しないことを言います。
年齢により胚移植あたりの妊娠率は異なりますが、3回以上を一つの目安としてよいでしょう。
着床がうまくいかない理由は以下の3つになります。
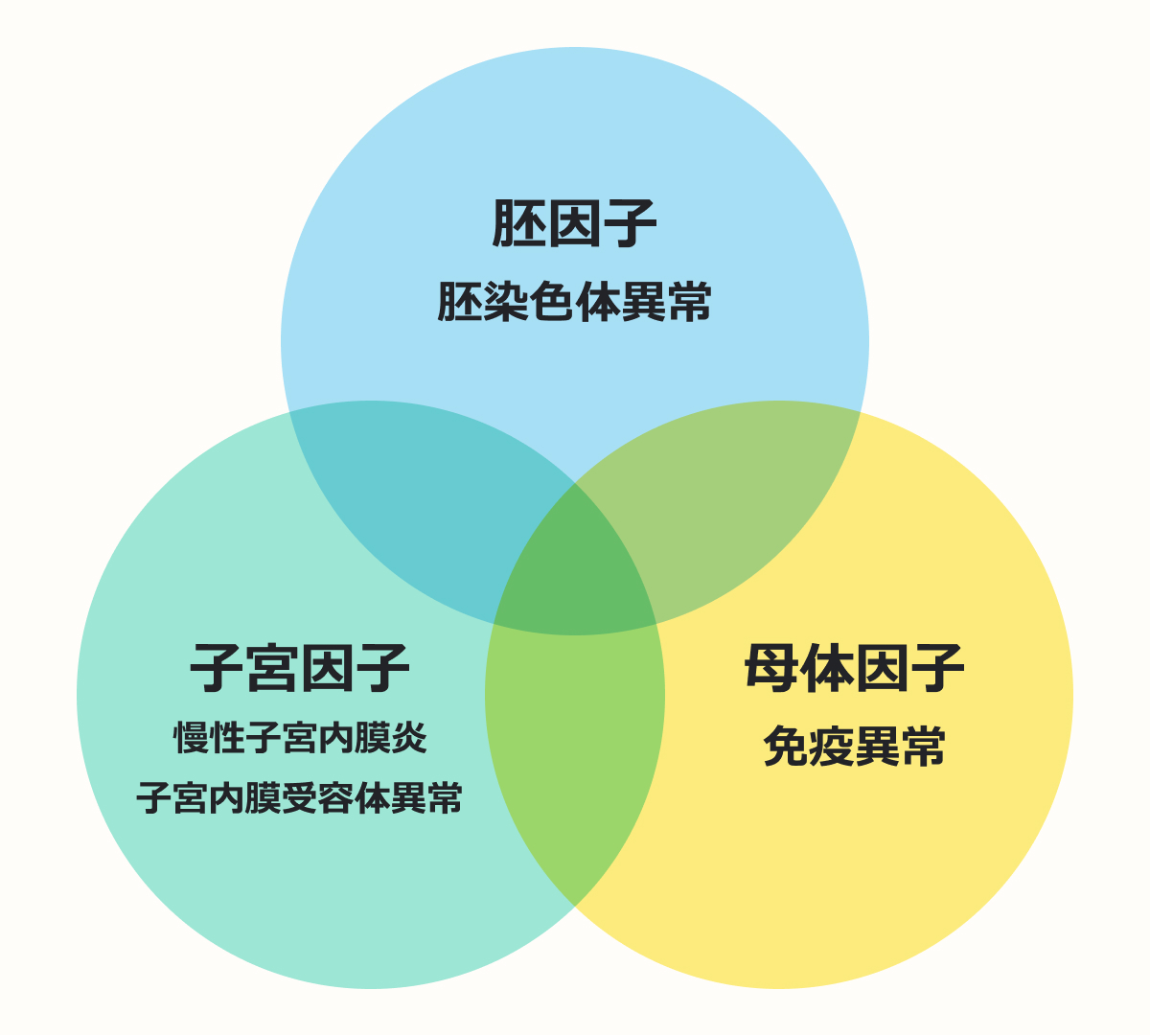
胚の因子の検査と治療
PGT-A検査(着床前胚異数体検査)
一般に体外受精で胚移植しても妊娠しない原因で一番多いのは胚の染色体異常です。
胚には染色体というものがあり、その数が正常でないと移植しても妊娠しないか流産します。
見た目のグレードが良い胚でも染色体異常であるものはかなりの数になります。
38歳くらいでは約半数の胚に染色体異常が見られ、年齢が高くなるにしたがって染色体異常胚は増加していきます。
見た目のグレードでの評価では染色体の異常の有無を知ることができません。
PGT-A(着床前異数体検査)という検査を用いることで胚の染色体を調べることが可能です。
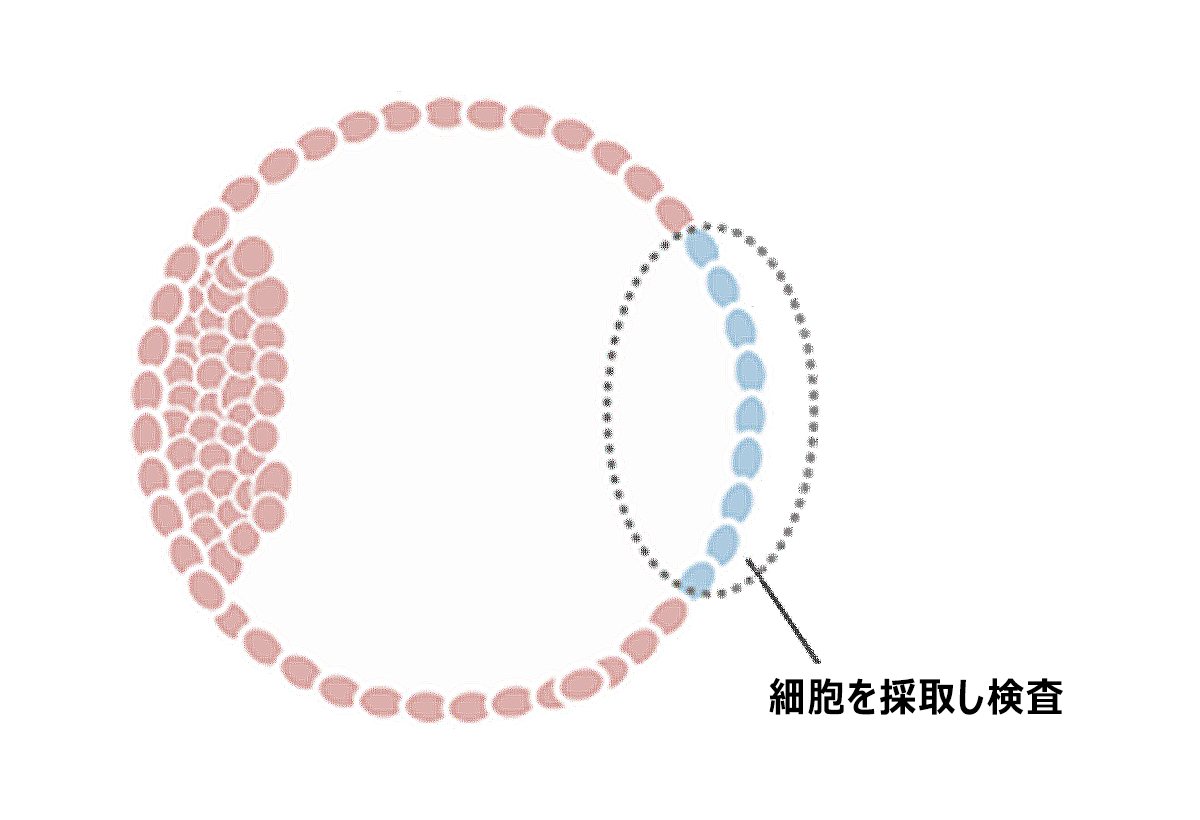
PGT-Aは胚の一部を採取し染色体数の異常を調べる検査です。
染色体数正常胚のみを厳選して移植することにより無駄な移植が減らせるというメリットがあります。
*自費診療
PGT-Aの詳細は以下のページをご参照ください。
PGT-A(着床前染色体検査)
子宮因子の検査と治療
子宮鏡検査
子宮鏡検査では子宮内膜ポリープを見つけることができます。大きさだけでなく位置関係などエコー検査ではわからない診断が可能です。
子宮鏡検査は特に痛みもなく麻酔も不要で数分間で終了します。着床不全の原因のとなりそうな子宮内膜ポリープであればその後摘出します。
また慢性子宮内膜炎という不妊の原因となる疾患の所見が子宮鏡で見つかることがあります。
*保険適用
慢性子宮内膜炎の詳細は
慢性子宮内膜炎について
子宮内フローラ検査
子宮の中にも細菌がいます。細菌の種類によっては着床障害の原因となります。子宮内フローラ検査は子宮内の細菌・バランスを調べる検査で慢性子宮内膜炎との関連もある検査となります。
検査結果が異常であればそれに対しての治療を行います。
ERA・ERPeak(子宮内膜受容能検査)
子宮内膜はいつ移植しても胚を受け入れるわけではありません。胚を受け入れてくれる期間のことを通称「着床の窓」といいます。この窓が開いていないときには正常胚を移植しても着床が起こりません。
子宮内膜受容能検査はこの「着床の窓」が開いている時期を調べる検査です。
通常の移植時期より、「着床の窓」が開いている時期がズレていることがあれば着床不全の原因となります。
検査の結果、着床の窓がずれていた場合は「着床の窓」が開いている時期に合わせて移植を行います。
*先進医療適用
ERA・ERPeakの詳細は以下のページを参照ください。
ERA・ERPeak(子宮内膜受容能検査)について
子宮内膜スクラッチ
子宮内膜スクラッチは子宮内膜に器具などで引っかき傷(スクラッチ)をつけて子宮内膜が修復される過程で分泌される成長因子、組織修復因子などが着床を促進するのではという仮説から行われている治療です。
理論が明らかになっていませんが一定数以上の患者さんには効果があるといわれており、当院では積極的に行っています。
*先進医療適用
SEET法
着床する前の受精卵が分泌する成長因子などが子宮内膜を刺激し着床を促進するという考えから日本で考案された治療です。採卵後に受精卵を培養した培養液を凍結保存し、胚移植の数日前に子宮内に注入します。リンス療法とも呼ばれることがあります。
*先進医療適用
PRP、PFC-FD療法(多血小板血漿療法)
PRP療法は、患者さんの自身の血液から抽出した「多血小板血漿(PRP)」を、子宮内に注入する再生医療で、着床不全に対して行う治療です。特に子宮内膜が薄い場合などに効果が期待されています。
PRP療法は血小板から放出される成長因子などの成分により着床の促進効果が期待されている新しい治療であり、整形外科ではアスリートの故障やケガに対して以前より行われています。
薬物ではなく自分の血液を使用するので有害な成分が入らないのが利点です。
PFC-FDはPRP中の成長因子などをフリーズドライしたものであり、保存して必要な時期に使用することができます。
*自費診療
G-CSF療法
G-CSF(顆粒球コロニー形成刺激因子)製剤を用いる治療です。
子宮内膜が薄い場合の治療法でしたが、子宮内膜が菲薄化していない着床不全にも効果が認められています。
副作用も少なく短時間で終わることが長所です。
*自費診療
子宮内膜再生治療の詳細は
子宮内膜再生治療( PRP療法・G-CSF療法)
母体因子と治療
Th1/Th2検査
免疫のバランスを見る検査の一つです。受精卵・胎児に対する母体側の拒絶反応が強い場合、妊娠維持がうまくいかなくなる可能性があり、これらの免疫バランスを評価する検査です。
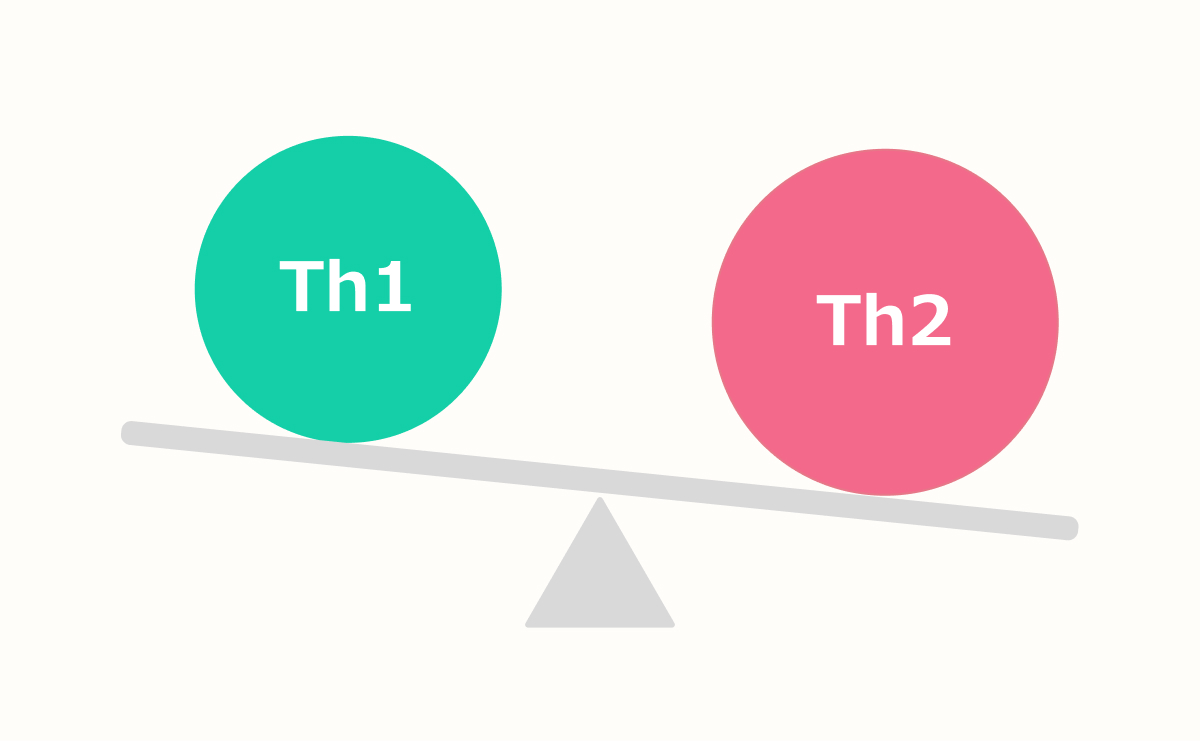
拒絶反応を起こす可能性が高いと評価された場合、拒絶反応を抑えることで着床・妊娠維持が可能になるとの報告があります。
この検査の値をもとに免疫のバランスが良くないと判断した場合
免疫抑制剤プログラフ®(タクロリムス)を服用し免疫反応を抑えます。
*自費診療
ビタミン・ミネラル
ビタミンDや亜鉛/銅、血清鉄、フェリチンなどのミネラルの欠乏が妊娠に影響することがあるといわれています。
劇的な効果が期待できるわけではありませんが、対策がサプリメントの服用と簡単であり、不妊症以外の疾患の治療にもなるため検討してみても良いと思います。
*自費診療
その他の因子
子宮収縮抑制剤
胚移植の際に子宮収縮をおこすと妊娠率が低下するということが10年以上前より報告されています。
それに対し胚移植の際に子宮収縮抑制剤を使用するという方法があります。残念ながら多くの薬剤が試されてきましたが妊娠率を改善する治療は存在しません。
*自費診療
胚移植手技
PGT-Aにて染色体正常胚を選び胚移植しても30%の方は妊娠出来ません。
多くの原因が考えられますが胚移植の手技による技術も影響するかもしれません。
子宮内にカテーテルという細い管を用いて胚移植を行います。乱暴な胚移植を行うと子宮収縮を起こし妊娠率は低下します。子宮の収縮を起こさないような子宮への刺激の少ない丁寧な手技が必要です。
患者さんにより子宮や頸管の形や向きは異なりますので、胚移植のカテーテルを何種類も用意して使い分けています。
着床不全の治療費用
| 子宮内フローラ検査 | 65,000円 |
| ERPeak® | 110,000円 (+薬剤費用:約3万円) |
| 子宮内膜スクラッチング | 10,000円 |
| SEET法 | 20,000円 |
| 25OHビタミンD検査 | 6,000円 |
| 銅/亜鉛、血清鉄/フェリチン検査 | 3,000円 |
| PRP-FD療法(1年間保管費用含む) | 150,000円 (+感染症検査10,000円) |
| G-CSF療法 | 25,000円 |
1. 費用は全て税別となります。
先進医療として実施する場合は非課税となります。
2. その他の自費診療、先進医療に関しては以下のページをご参照ください
費用について
3. 2024年12月現在の金額となります。予告なく変更する場合がありますことをご了承下さい。
4. これらの診療は原則当院で体外受精・採卵を行った方のみとさせていただきます。


