AMH異常の治療 | 不妊治療・体外受精専門の池袋えざきレディースクリニック
AMH異常の治療
AMH検査とは
AMH検査は簡単に言うと卵巣内の卵子の数の目安の検査です。
卵巣には卵子が数多くあります。
生まれたときには卵巣には卵子が100万個以上ありますが、閉経するまでの50年間で急速に数が減ってきます。
卵子は卵巣の中で卵胞という袋の中に存在し、未熟な原子卵胞から成熟卵胞に発育した後、排卵されます。
卵胞が発育途中の「前胞状卵胞」という状態になると、AMHが分泌されます。
AMHを測定すると前胞状卵胞の数が推定できるため、卵巣内の卵子の在庫量を知る指標となります。
AMH検査の注意点
卵巣年齢の誤解
AMHで「卵巣年齢」がわかる検査という説明がされてきました。
この卵巣年齢という用語が大きな誤解を招いています。
卵巣年齢が高いと、卵子の質が老化しているという誤解です。
年齢とともに卵子の質が老化します。それに伴いに卵子の数も低下します。
妊娠しにくくなるのは卵子の老化によるものです。卵子の数つまりAMHが下がることが原因ではありません。
例えば実年齢25歳にもかかわらず、AMH検査で「卵巣年齢40歳」と伝えられた女性がいるとします。
この方は卵子の数は40歳の平均程度と少なめですが、妊娠しやすい25歳の若い卵子を持っています。
つまり妊娠のしやすさは25歳の女性と同じです。
在庫が少なくとも質のよい製品が倉庫にあればよいのです。
AMHの評価
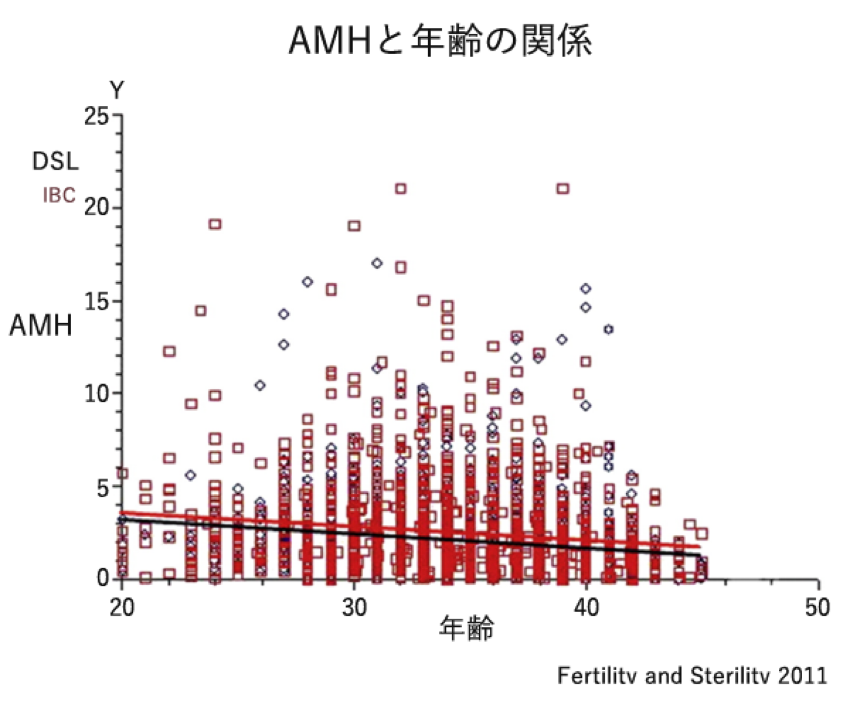
AMHと年齢をグラフにすると、平均値の線は年齢とともに下がっています。
しかしよく見ると同じ年齢でもかなりばらつきが大きいことがわかります。
そのためAMH検査は年齢と絡めて考えるべきではないというのが現在の見解です。
AMHには「正常値」というものがありません。つまり年齢と関係なく単純にAMH値が高いか低いかで判断します。
目安としてはAMH値が2.0㎍/mlより低い方は卵子が少なめと考えてよいかと思います。
AMH 2.0 ng/ml未満
AMH値に合わせた治療法について
AMHが高い方
AMHが高いと体外受精が不要というわけではありません。
AMHが高くても年齢が30代半ば以上の場合は安心できません。
一定期間妊娠しなければ本格的に治療を開始していく必要があります。
AMHが高いことのメリットは体外受精において1回の採卵で一度にたくさんの卵子が採れることです。
そのため採卵の回数が少なくて済むので治療期間が短くなります。
AMH高値で生理不順の場合には不妊の原因となる疾患が隠れていることもありますので早めに受診することをお勧めします。
未婚でAMH低値の方
近い将来に妊娠出産の予定がなく30代以上であれば「卵子凍結保存」を検討してもよいと思います。
AMHが低い方の不妊治療
一般にAMHが2.0 ng/ml未満をAMH低値といいます。
自然妊娠の妊娠率はほぼ変わりません。
年齢が若く不妊の期間が短い場合はAMHが低いだけではそれほど心配する必要はありません。
ただし体外受精を行う場合は採卵個数が少なく、採卵を繰り返すため、治療が長期戦になる可能性が高くなります。
30歳未満でなければ早めに本格的な治療を開始した方が良いでしょう。
AMHが低い方の体外受精
自然妊娠・一般不妊治療の段階ではAMHが低くてもあまり問題になりません。
ただし体外受精ではAMHが低いと苦戦を強いられます。
AMHが低く採卵数が少ないとそれだけ多くの採卵を繰り返す必要があります。
AMHの値を上げる治療はありません。
そのため、卵巣の中にある少ない卵子の中からできるだけ一度に多くの卵子を採卵して有効活用することが大切になってきます。
AMHが低いと平均採卵個数は少なくなりますが、多く採卵できる月もあれば少ない月もあります。
コンディションの良い月を逃さず多くの卵子を採卵することが出来れば負担が減るはずです。
同じ患者さんでも毎月コンディションは異なりますので、その月に合わせた工夫することで、AMHが低くても複数の卵子を採卵できることもあります。
当院では院内検査でAMHを測定するので30分ほどでリアルタイムに結果を確認することが可能です。
またAMH値だけでなくその他の検査や多くの情報をもとに採卵周期ごとに排卵誘発法や排卵誘発剤の種類や量、採卵するタイミングなどを月に合わせて調整していきます。
AMH低値の人の体外受精の成功の秘訣は、患者さんだけでなく月ごとに合わせたオーダーメイドの治療を行うことが大切です。
池袋えざきレディースクリニックはAMH低値の患者さんに対する個別化した治療に取り組んでいます。
当院でのAMH低値の治療成績
胚移植当たりの妊娠率
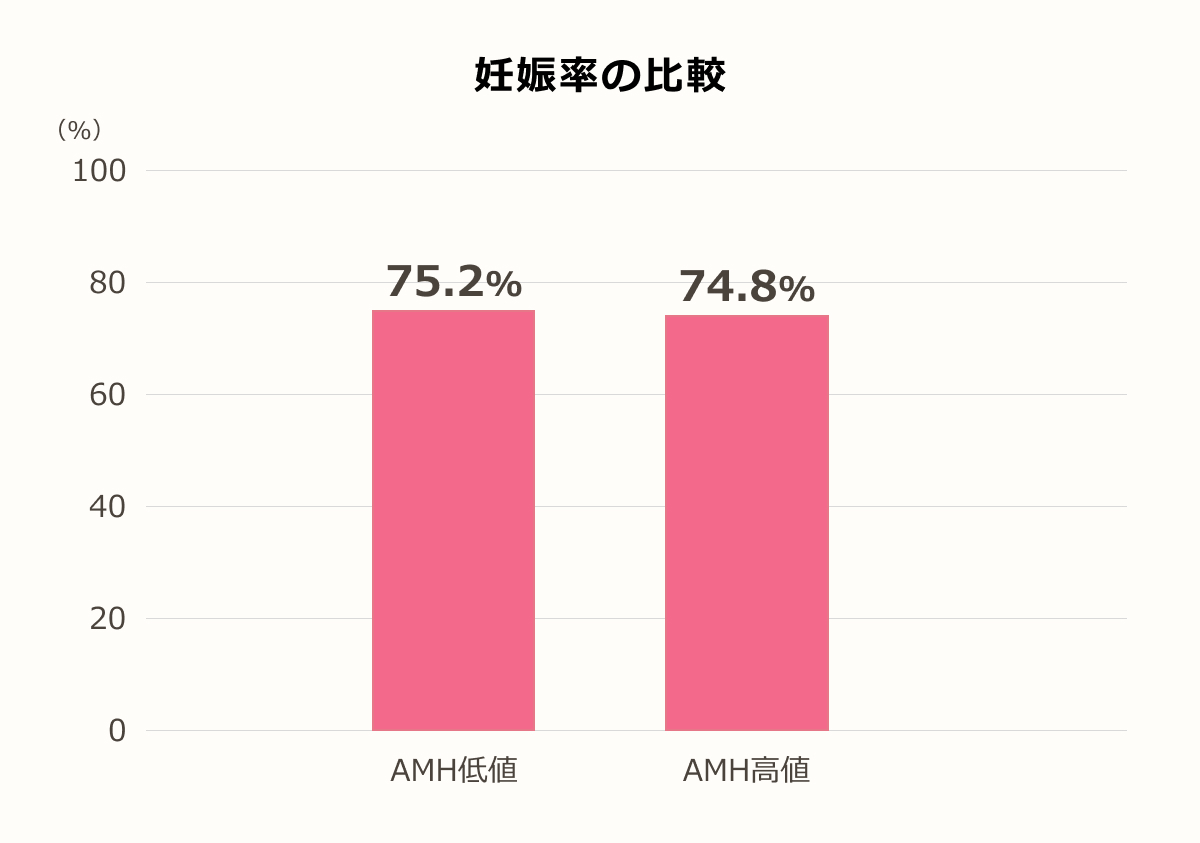
当院の胚移植での妊娠率を比較しました。
AMHが年齢平均より高いグループと低いグループに分け、4回目までの胚移植での合計の妊娠率を比較すると、AMHが低くても、高いグループと同等の妊娠率/胚移植となります。
AMHは胚移植あたりの妊娠率(=卵子の質)には影響しないということがわかります。
平均採卵個数の比較
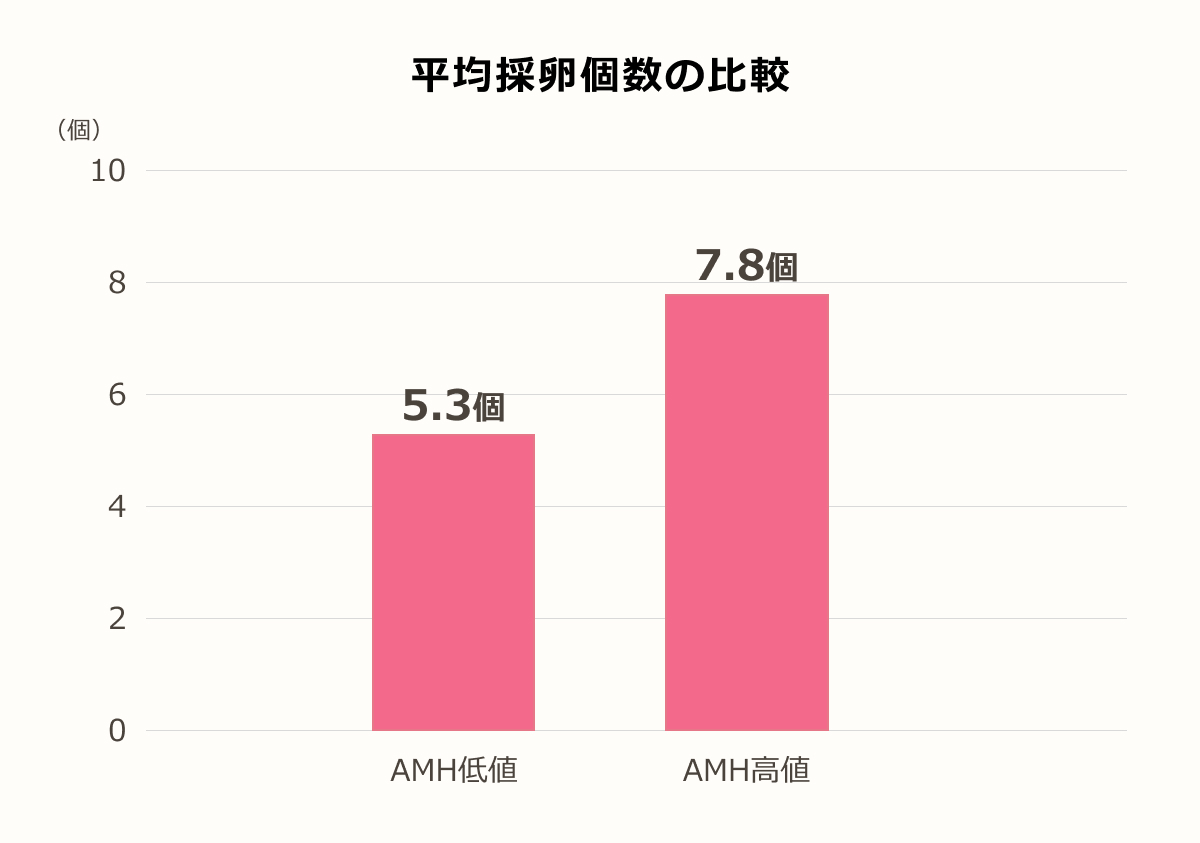
当院での平均採卵個数の比較です。
AMH低値は採卵個数が少ない結果となっています。
しかし高値の7割程度の個数は採卵出来ており、さほど大きな差ではないことがわかります。
妊娠までの採卵回数の比較
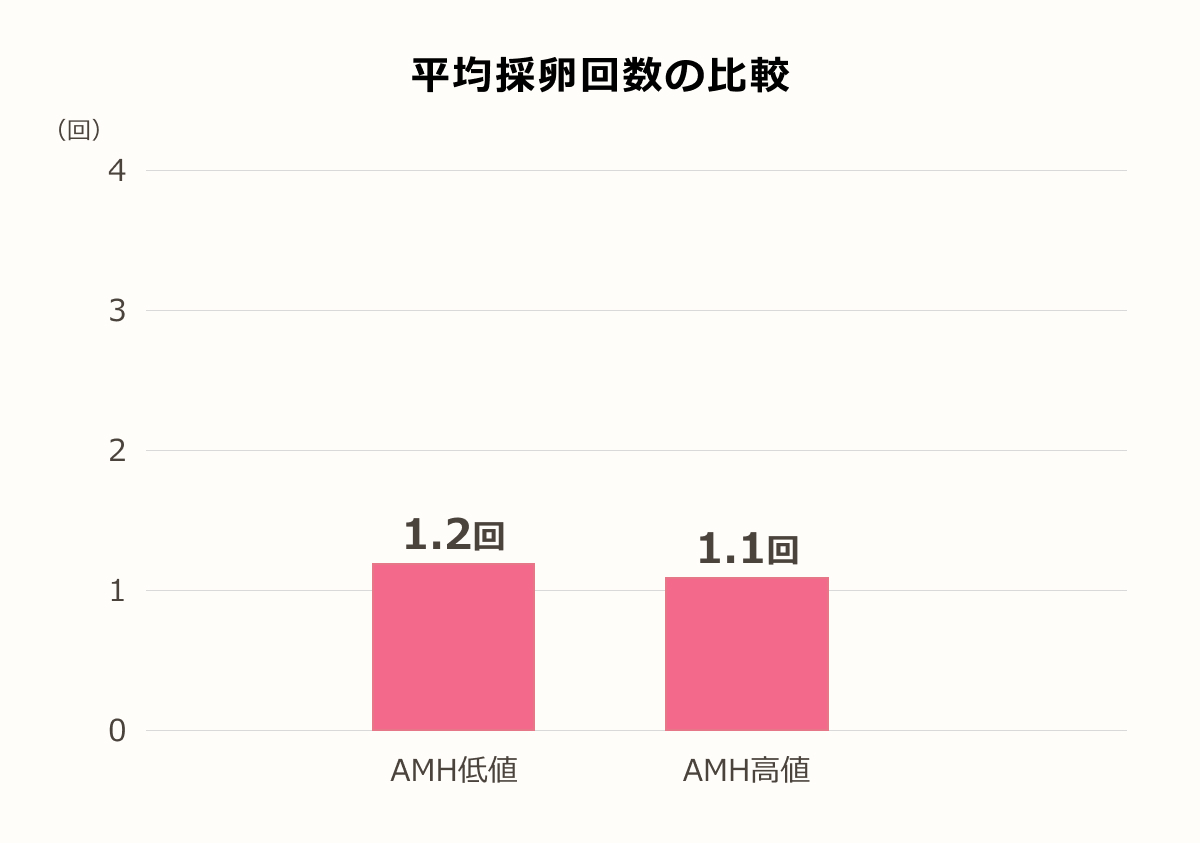
妊娠した方のうち妊娠までに行った採卵回数の比較となります。
採卵個数が少ないと理屈的には妊娠するまでの平均採卵回数は多くなるはずです。
しかし、当院の結果を見る限りでは差はみられません。
AMHが低値でもオーダーメイドの治療ではAMHが高い方に匹敵する結果を出すことができます。
AMH低値の治療経験が豊富なクリニックで早めに治療を受けることが、AMH値が低い場合には重要であると考えます。
AMH検査まとめ
•AMHの値は妊娠率には影響しませんが、採卵個数には影響します。
•患者さんの状態は毎月違います。
特に同一の患者さんでも月により採卵数が異なります。
•ワンパターンでなく臨機応変な完全オーダーメイドの治療が大切です。
•AMH低値の治療に習熟したクリニックでの治療が良いでしょう。
AMHが低くてもAMHが高い人と顕色ない結果は可能です。


